Été 2025 (Volume 35, numéro 2)
Exclure la vascularite du SNC
Par Kim Legault, M.D., M. Sc., FRCPC
Télécharger la version PDF
Lorsqu’on leur envoie un patient et qu’on leur dit « Veuillez exclure la vascularite du système nerveux central », tous les rhumatologues savent qu’ils devront se pencher davantage sur la question! L’évaluation de l’existence d’une vascularite du système nerveux central (V-SNC) chez un patient est difficile en raison du manque de précision de nos outils de diagnostic standard. Le diagnostic nécessite un examen minutieux des antécédents, un examen physique, une imagerie, une analyse du liquide céphalorachidien (LCR), des résultats de laboratoire, des sérologies et, au besoin, une pathologie du tissu cérébral. La collaboration avec d’autres spécialistes, en particulier les neurologues, les neuroradiologues et les neurochirurgiens, est essentielle pour bien interpréter les examens et explorer les conditions non rhumatologiques associées au diagnostic différentiel. Cette tâche peut être intimidante, et il est essentiel d’adopter une approche organisée des imitateurs et de la classification du V-SNC.
Envisagez de suivre les étapes suivantes pour aborder ces consultations :
1) Catégoriser l’emplacement de la neuroinflammation potentielle :
est-elle vasculaire, parenchymateuse ou pachyméningée?
(ou une combinaison des deux)? Cela nécessite une neuroimagerie.
- L’imagerie par résonance magnétique (IRM) du cerveau permet d’évaluer la présence d’une inflammation parenchymateuse, pachyméningée ou leptoméningée ou de signes de changements suggérant une atteinte vasculaire.
- L’inflammation parenchymateuse peut prendre une variété d’apparences, bien qu’en général, elle se présente sous forme de signal hyperintense sur les séquences T2 et FLAIR. L’administration de gadolinium peut augmenter la sensibilité, et l’amélioration peut indiquer une « activité » de lésions précises.
- La « démyélinisation » est un sous-type précis d’inflammation parenchymateuse. Les processus inflammatoires qui perturbent la gaine de myéline en présence de troubles tels que la sclérose en plaques entraînent un profil précis d’hyperintensités de la substance blanche à l’IRM. Il existe des diagnostics rhumatologiques précis qui peuvent mener à ce type de tableau inflammatoire, en particulier les présentations de la maladie de Sjögren semblables à celles de la SP et une maladie du spectre de la neuromyélite optique.
- L’inflammation pachyméningée de la dure-mère est perçue comme un épaississement et un rehaussement à l’IRM. Cela peut être observé isolément ou avec d’autres signes vasculaires ou parenchymateux.
- L’atteinte vasculaire du cerveau se manifestera sous forme d’accident vasculaire cérébral (AVC) à l’imagerie, si le vaisseau est assez gros. Cependant, si la vascularite touche de très petits vaisseaux (p. ex. vascularite anti-anticytoplasme neutrophile (ANCA) avec atteinte du SNC), elle peut se manifester uniquement par une augmentation du nombre d’hyperintensités de la substance blanche sur les séquences T2 et FLAIR, un résultat qui n’est pas spécifique et peut être indiscernable de l’inflammation parenchymateuse, des changements microvasculaires non inflammatoires des petits vaisseaux (p. ex. diabète, hypertension, tabagisme), de la migraine ou du vieillissement normal.
- L'imagerie neurovasculaire – angiographie par tomodensitométrie (ou angiographie par résonance magnétique) des vaisseaux cérébraux :
- elle montrera la sténose, la tortuosité, l’occlusion des vaisseaux touchés, à condition que les vaisseaux touchés soient suffisamment gros – les petits vaisseaux du V-SNC peuvent être inférieurs à la résolution de l’angiographie.
2) Élaborer un diagnostic différentiel en fonction de la localisation de la neuro-inflammation potentielle, tenant compte des pathologies non inflammatoires et inflammatoires :
le diagnostic différentiel d’une inflammation apparente à chacun de ces endroits est présenté à la figure 1.
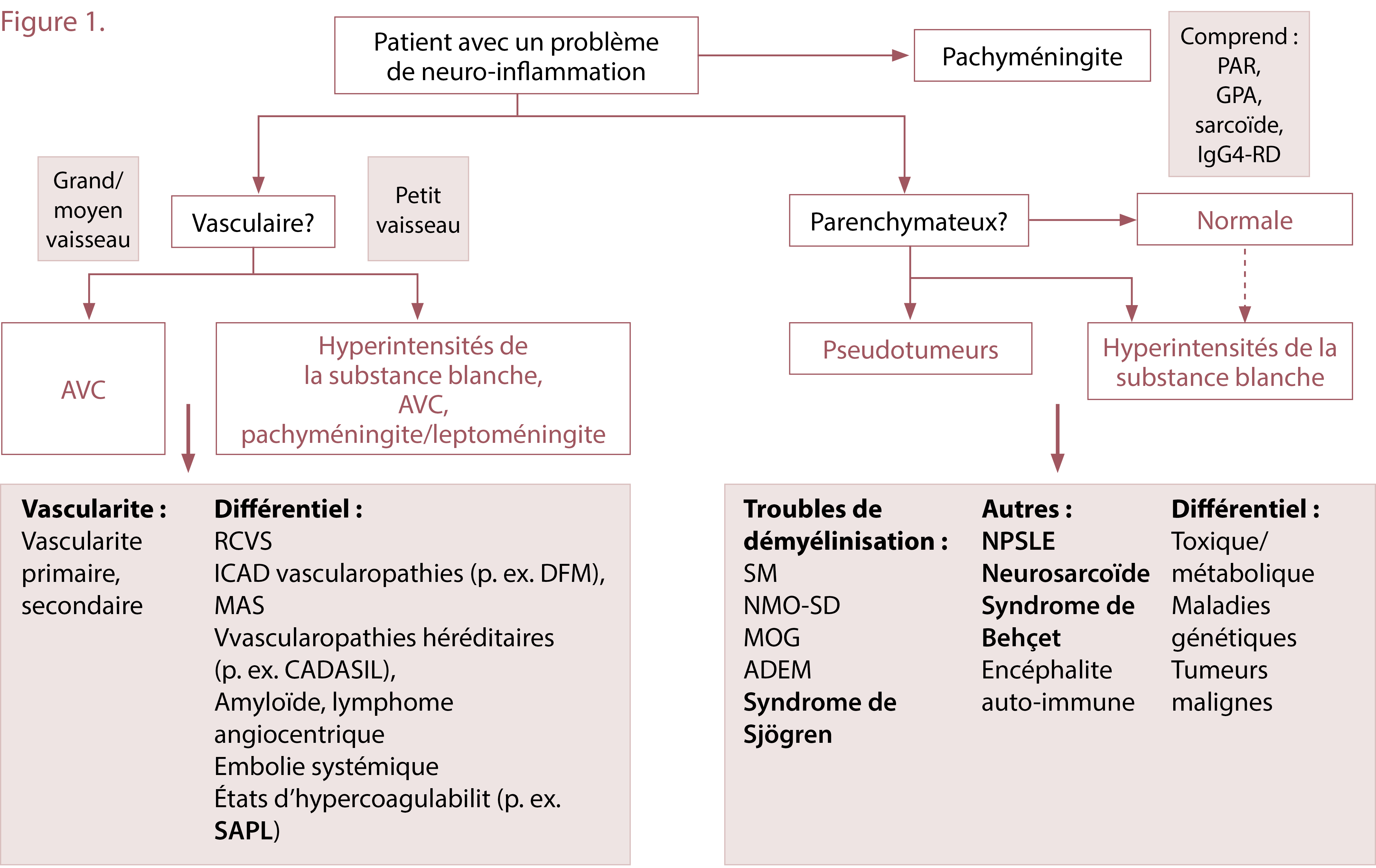
Parenchymateux
- Pour les anomalies de la substance blanche du SNC parenchymateux, le différentiel comprend :
- non inflammatoire : affections toxiques ou métaboliques, troubles génétiques (p. ex. leucodystrophie) et tumeurs malignes comme le lymphome. Il est essentiel de travailler avec l’équipe de neurologie afin d’évaluer ces entités.
- inflammatoire : manifestations neuropsychiatriques d’une maladie du tissu conjonctif comme le lupus érythémateux systémique, la sarcoïdose et le syndrome de Behçet. L’évaluation du rhumatologue déterminera s’il y a des signes ou des symptômes de maladie active, si les sérologies appuient un diagnostic ou s’il y a un site de biopsie dans d’autres systèmes organiques.
Pachyméningée
-
Non inflammatoire : malignité.
-
Inflammatoire: maladie liée aux IgG4, polyarthrite rhumatoïde (PR), vascularite ANCA, sarcoïdose, idiopathique. Le rhumatologue peut évaluer les manifestations extraneurologiques de ces affections pour arriver à un diagnostic présumé, ou pour accéder à des sites de biopsies pertinentes à l’extérieur du SNC, si possible.
Vasculaire
- Imitateurs non inflammatoires : syndrome de vasoconstriction cérébrale réversible, maladie athérosclérotique intracrânienne (ICAD), vascularopathies (p. ex. dysplasie fibromusculaire, Ehlers-Danlos vasculaire), vasculopathies héréditaires telles que CADASIL, amyloïde cérébrale héréditaire, lymphome angiocentrique et états d’hypercoagulabilité. Il peut être difficile de différencier ces affections de la vascularite, en particulier dans le contexte de l’ICAD. Bon nombre d’entre elles nécessitent une évaluation neuroradiologique par un expert.
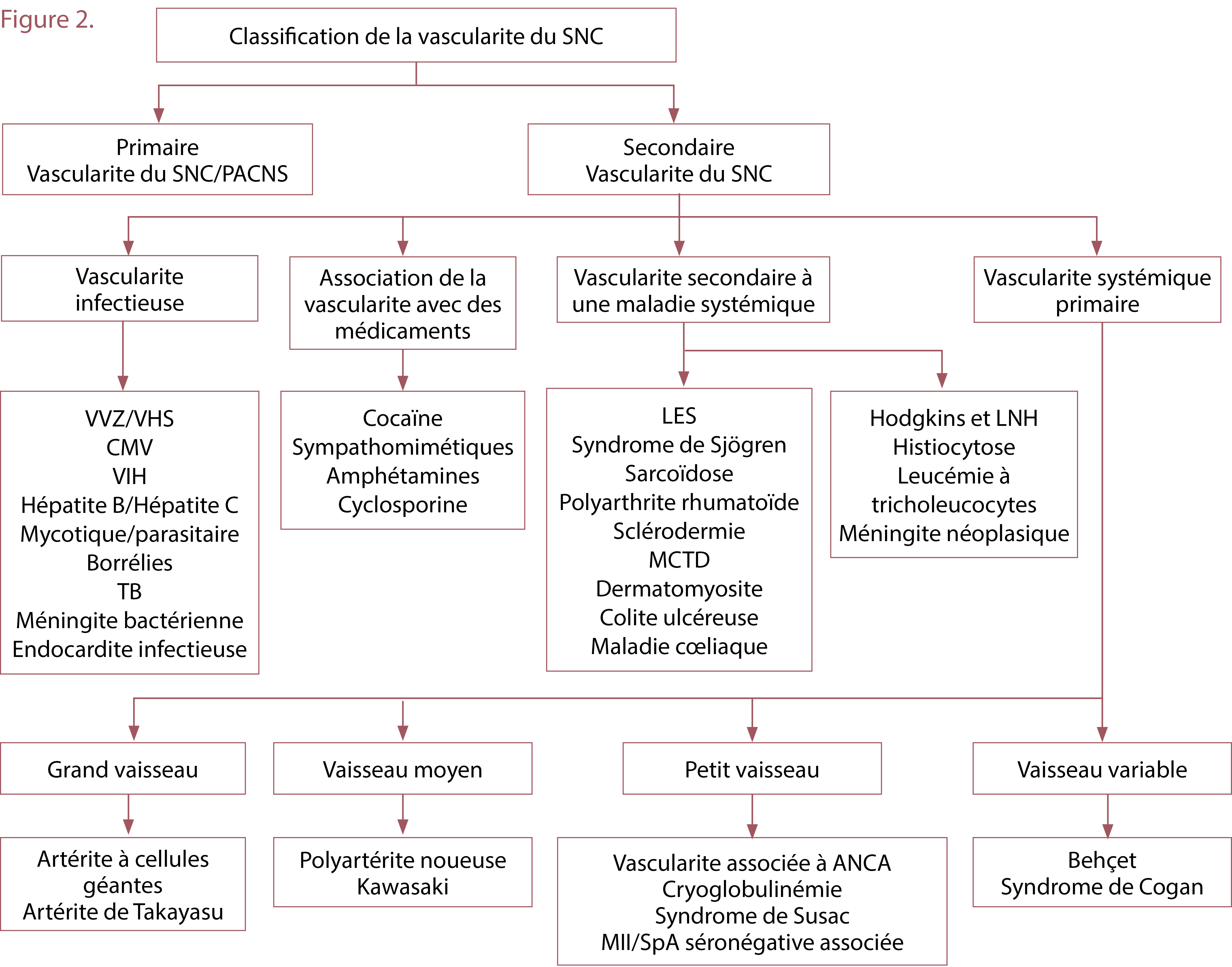
- Vascularite inflammatoire (c.-à-d. V-SNC) :
- V-SNC primaire : trouble rare de vascularite isolée dans le SNC sans vascularite systémique
- secondaire du V-SNC : inflammation vasculaire secondaire à un autre processus systémique (voir la figure 2 pour le différentiel complet)
- infectieux
- induit par le médicament
- vascularite associée à d’autres maladies systémiques – tumeurs malignes, maladies auto-immunes
- vascularite systémique primaire avec atteinte du SNC
3) Dans le cadre d’un processus vasculaire, tenter de différencier les vasculopathies inflammatoires des vasculopathies non inflammatoires, comme suit.
Parmi les caractéristiques qui peuvent vous aider, il y a :
- L’évaluation clinique – Le V-SNC peut entraîner des céphalées subaiguës et des changements cognitifs ou comportementaux
- Il peut y avoir des symptômes et des signes de processus infectieux, néoplasiques et auto-immuns associés
- Les laboratoires/sérologies - pour les infections potentiellement associées, les affections rhumatologiques
- L'analyse du LCR - peut révéler une augmentation des protéines, une pléiocytose légère (< 50 cellules; des niveaux plus élevés correspondent davantage à une infection ou à un lymphome) et des bandes oligoclonales.
- Les bandes oligoclonales indiquent la présence d’immunoglobulines dans la zone du LCR
- Elles sont prélevées dans le LCR avec un échantillon de sérum apparié.
- Si elles ne sont « pas appariées », elle ne sont que dans la zone du LCR et indiquent un processus inflammatoire isolé du LCR avec production intrathécale d’immunoglobulines. C’est ce que l’on voit habituellement dans les cas de SP; cela peut être observé dans la V-SNC primaire.
- Si elles sont « appariées », cela indique un processus systémique où les immunoglobulines ont atteint la zone du LCR par une rupture de la barrière hémato-encéphalique, ce qui suggère un trouble inflammatoire systémique. Cela peut être observé avec de nombreux processus, p. ex. la V-SNC secondaire comme la vascularite ANCA; le lupus neuropsychiatrique; les infections, etc.
Imagerie
-
Le rehaussement pachyméningé ou leptoméningéest associé au V-SNC.
-
Imagerie de la paroi des vaisseaux : l’ICAD et la V-SNC peuvent révéler des anomalies dans les vaisseaux moyens à l’angiographie; l’IRM avec imagerie de la paroi du vaisseau ciblant un vaisseau touché peut être utile pour obtenir un diagnostic : la V-SNC montre un rehaussement concentrique de la paroi du vaisseau (inflammation circonférentielle de la paroi du vaisseau d’un vaisseau touché), tandis que l’ICAD montre généralement un rehaussement excentrique (dépôt asymétrique de plaque).
Biopsie
-
Si le diagnostic demeure incertain après ces tests, il convient d’envisager une biopsie cérébrale, des leptoméninges et du cortex qui cible un site touché accessible selon l’équipe de neurochirurgie. C’est le diagnostic obtenu dans près de 90 % des cas, alors que 30 à 50 % des cas présente un autre diagnostic. La sensibilité diminue si des biopsies non ciblées (lobe temporal non dominant) sont effectuées.
Si le diagnostic demeure incertain après ces tests, il convient d’envisager une biopsie cérébrale, des leptoméninges et du cortex qui cible un site touché accessible selon l’équipe de neurochirurgie. C’est le diagnostic obtenu dans près de 90 % des cas, alors que 30 à 50 % des cas présente un autre diagnostic. La sensibilité diminue si des biopsies non ciblées (lobe temporal non dominant) sont effectuées.
C’est grâce à un processus minutieux d’évaluation de tous les diagnostics disponibles adaptés au scénario clinique particulier d’un patient, ainsi qu’à un examen multispécialisé tenant compte de tous les diagnostics différentiels appropriés, que le meilleur diagnostic possible est atteint. Le traitement peut alors être ciblé selon ce diagnostic. Lors de l’évaluation de suivi, si un patient ne répond pas comme prévu à un traitement particulier, il est toujours important de reconsidérer le diagnostic et d’envisager des tests diagnostiques supplémentaires ou répétés pour augmenter le rendement.
Cette approche aidera les rhumatologues à disposer d’un cadre à utiliser pour examiner les patients atteints de la vascularite du système nerveux central.
Kim Legault, M.D., M.Sc., FRCPC
Directrice du programme de résidence en rhumatologie
Professeure titulaire,
Chaire McMaster en enseignement de la rhumatologie
Professeure agrégée,
Division de rhumatologie,
Département de médecine
Université McMaster
Hamilton (Ontario)
|
