Printemps 2023 (Volume 33, numéro 1)
Comment gérer la fibrose
rétropéritonéale?
Vandana Ahluwalia, M.D., FRCPC, Luke Y. Chen, M.D., FRCPC, M.M. Éd.,
et Mollie Carruthers, M.D., FRCPC
Télécharger la version PDF
|
Le patient :
|
Un homme de 42 ans d’origine iranienne s’est présenté initialement parce qu’il éprouvait une gêne dans la région périombilicale.
En Iran, une tomodensitométrie a montré une atténuation des tissus mous entourant l’aorte depuis les vaisseaux infrarénaux
jusqu’à la bifurcation iliaque commune. La masse mesurait 5,7 cm x 3,0 cm x 5,9 cm. Il a reçu un traitement empirique à
la prednisone mais, après un sevrage complet des stéroïdes, la masse est réapparue. Le patient a subi une biopsie guidée par
tomodensitométrie qui a montré une inflammation chronique accompagnée de lymphocytes, de plasmocytes et d’éosinophiles
et compatible avec une fibrose rétropéritonéale. On a recommencé le traitement à la prednisone, à laquelle s’est ajouté le
mycophénolate, médicament qu’il prenait toujours lorsqu’il nous a été présenté.
Les analyses faites au Canada ont montré une fonction rénale normale, comprenant un relevé de créatinine de 81 μmoL/L (la
normale étant de 60-155 μmoL/L) et un débit de filtration glomérulaire estimé à 103 mL/min (la normale étant > 59 mL/min).
L’hémogramme, les électrolytes, les enzymes hépatiques et l’analyse d’urine étaient normaux. La protéine C-réactive (CRP) était
élevée, soit à 19,1 mg/L (la normale étant < 3,1 mg/L). La protéine totale était élevée, soit à 84 g/L (la normale se situant entre
62 et 80 g/L). Le taux d’IgG4 était normal à 0,719 g/L (la normale se situant entre 0,052 et 1,25 g/L).
Le patient a ensuite rencontré des spécialistes aptes à formuler des recommandations pour le diagnostic et la gestion de la
fibrose rétropéritonéale. |
Introduction
La fibrose rétropéritonéale (FPR) a été décrite pour la première
fois en 19481 par John Ormond, un urologue américain. Selon
lui, elle prend la forme d’un tissu scléreux dans le rétropéritoine,
situé généralement à proximité de l’aorte ou de l’os iliaque et
enveloppant des structures adjacentes. Les symptômes les plus
courants, à la présentation, sont des douleurs à l’abdomen, au
dos ou au flanc accompagnées de symptômes constitutionnels2.
Les patients peuvent également présenter une insuffisance rénale
aiguë attribuable à une obstruction urétérale, avec une
fibrose rétropéritonéale mise en évidence lors de la tomodensitométrie
de l’abdomen ou du bassin. Un oedème périphérique
peut également être présent en raison de la compression des
veines iliaques dans le bassin3.
La fibrose rétropéritonéale est une maladie rare; une étude
néerlandaise a notamment rapporté une incidence de 1,3 patient
atteint par tranche de 100 000 personnes2. Il y a une
prédominance masculine et l’âge médian d’apparition est de
64 ans2. Historiquement, les patients étaient pris en charge par
un urologue avec une surveillance en série de l’hydronéphrose
et la pose en série d’une endoprothèse urétérale3.
Scheel et coll. ont proposé une définition de la fibrose
rétropéritonéale qui ne repose pas sur la pathologie. Elle comprend
: 1) l’identification par tomodensitométrie (CT) ou imagerie
par résonance magnétique (IRM) d’une densité de tissus
mous entourant les vaisseaux infrarénaux ou iliaques; 2) l’absence
de dilatation anévrismale de l’aorte infrarénale; 3) l’absence
de masse intra-abdominale ou pelvienne; 4) l’absence de
malignité soupçonnée d’après l’histoire et l’examen physique;
et 5) un dépistage négatif du cancer adapté à l’âge4. Une définition
axée sur la radiographie est importante, mais ne tient
pas compte précisément de l’étiologie de la fibrose rétropéritonéale,
car la prise en charge diffère selon la cause sous-jacente.
Le profil réunissant l’atteinte aortique, l’atteinte urétérale, la
présence de ganglions lymphatiques ou l’extension à la paroi
pelvienne n’est pas prédictif, du point de vue radiographique,
de la maladie sous-jacente5.
Quelles sont les causes de la fibrose rétropéritonéale?
La pathogenèse de la fibrose rétropéritonéale n’est pas connue6.
Cependant, lorsque la maladie est repérée à partir de biopsies
chirurgicales ou guidées par CT, certains profils se dessinent.
Malheureusement, il n’y a pas eu d’analyse prospective des résultats
de biopsies dans le cas de la fibrose rétropéritonéale. Les
cas de fibrose rétropéritonéale rapportés révèlent une prévalence
élevée de fibrose idiopathique et liée aux IgG45. Dans l’étude
de Khosroshahi, tous les patients porteurs d’un diagnostic antérieur
de tumeur maligne ont été exclus. Cela est conforme
aux travaux antérieurs publiés, selon lesquels l’association ou
la relation de cause à effet entre la fibrose rétropéritonéale et
la malignité est difficile à quantifier6. On peut affirmer sans
crainte qu’une maladie liée aux IgG4 est la cause de la fibrose
rétropéritonéale dans 30 à 57 % des cas6. La détermination de
la présence d’une telle maladie peut représenter l’une des considérations
les plus importantes, car cette affection systémique
risque d’évoluer au fil du temps.
On a proposé diverses associations entre la fibrose rétropéritonéale
et d’autres pathologies telles que l’athérosclérose, la prise de certains médicaments et les maladies du tissu
conjonctif3. Dans les cas où le tissu présente clairement l’une
de ces affections, il est possible d’établir un lien de causalité.
Ce serait le cas avec le lymphome, par exemple, lorsque
l’infiltration des tissus mous rétropéritonéaux montre une
prolifération clonale de lymphocytes B7. De même, lorsque
l’adventice de l’aorte présente une infiltration granulomateuse
et que les anticorps anti-cytoplasme des neutrophiles
sont positifs, on est en présence d’une granulomatose avec
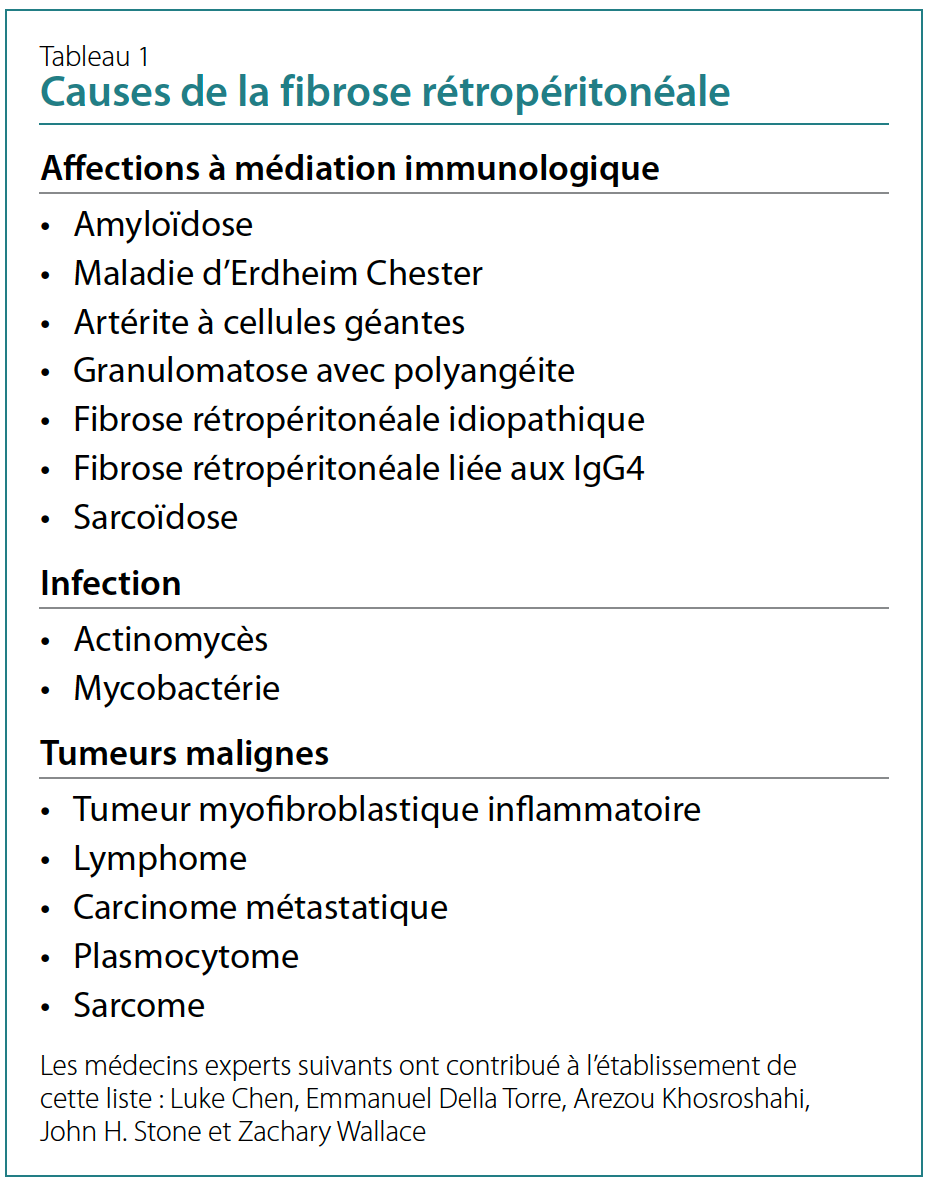
polyangéite8. La liste figurant au tableau 1 montre un diagnostic
différentiel convenant mieux à la fibrose rétropéritonéale,
étant basé sur des preuves histopathologiques et des
avis d’experts.
Quelle est la méthode d’investigation appropriée
pour la fibrose rétropéritonéale?
En raison de la prévalence élevée d’une maladie liée aux IgG4
dans la fibrose rétropéritonéale, il est logique d’effectuer un
bilan clinique complet pour dépister une maladie systémique
liée aux IgG4 (se reporter au tableau 2). La nature systémique
des maladies liées aux IgG4 rend difficile la reconnaissance
des manifestations lors du diagnostic clinique. Par ailleurs, les
sous-classes d’IgG sont des biomarqueurs peu fiables aux fins
de diagnostic, avec une spécificité de 90 % et une sensibilité
de 60 % selon une étude menée dans un seul centre9. Un profil
typique de maladie liée aux IgG4 est conforme aux critères
de classification récemment établis par l’American College of
Rheumatology (ACR) et la Ligue européenne contre le rhumatisme
(EULAR)10. Ces critères de classification restent toutefois
fortement dépendants de l’histopathologie; par conséquent,
la plupart des cas de maladie liée aux IgG4 nécessitent une
confirmation par biopsie11. La fibrose rétropéritonéale liée
aux IgG4 se présente comme une fibrose storiforme accompagnée
d’un enrichissement en IgG4 et cellules plasmatiques
dans un rapport IgG4/IgG supérieur à 40 %. La fibrose rétropéritonéale
idiopathique présente au contraire des follicules
lymphoïdes, une fibrose non storiforme étendue et un faible
rapport IgG4/IgG. Les patients ne présentent pas non plus
d’atteinte extra-abdominale.
Pour la fibrose rétropéritonéale comme pour les maladies
liées aux IgG4, une biopsie chirurgicale ou guidée par tomodensitométrie
est souvent nécessaire. Si un autre organe risque
d’être atteint d’une maladie liée aux IgG4, comme une glande
submandibulaire, l’organe le plus facilement accessible fera de
préférence l’objet de la biopsie. Compte tenu des différentes
causes de la fibrose rétropéritonéale énumérées au tableau 1,
la prise en charge sera très différente selon qu’il s’agit d’une
affection à médiation immunitaire, d’une tumeur maligne ou
d’une infection.
Le patient index a été évalué en clinique et l’on soupçonnait
une maladie liée aux IgG4. Il était asymptomatique à ce moment-
là. À l’examen physique, on a découvert un gonflement
submandibulaire bilatéral. La tomodensitométrie du cou, de la
poitrine, de l’abdomen et du bassin a révélé une hypertrophie
bilatérale de la glande submandibulaire et une lymphadénopathie
médiastinale et hilaire bilatérale. La masse attribuable
à la fibrose rétropéritonéale avait diminué de taille et mesurait
maintenant 5,1 cm x 2,7 cm x 5,2 cm. La figure 1 montre la
vue axiale caractéristique de la fibrose, illustrant l’encastrement
de l’aorte abdominale dans les tissus mous au niveau des vaisseaux
rénaux. Les lames d’histopathologie de la masse rétropéritonéale,
rapportées d’Iran par le patient, ont été examinées
à la British Columbia Cancer Agency. La pathologie a permis
de diagnostiquer une maladie liée aux IgG4, notamment sur la
base d’une infiltration lymphoplasmocytaire, d’une fibrose storiforme
et d’une phlébite oblitérante avec un rapport IgG4/IgG
supérieur à 40 %. Ce patient a reçu un diagnostic de maladie
liée aux IgG4 après cet examen de la biopsie.
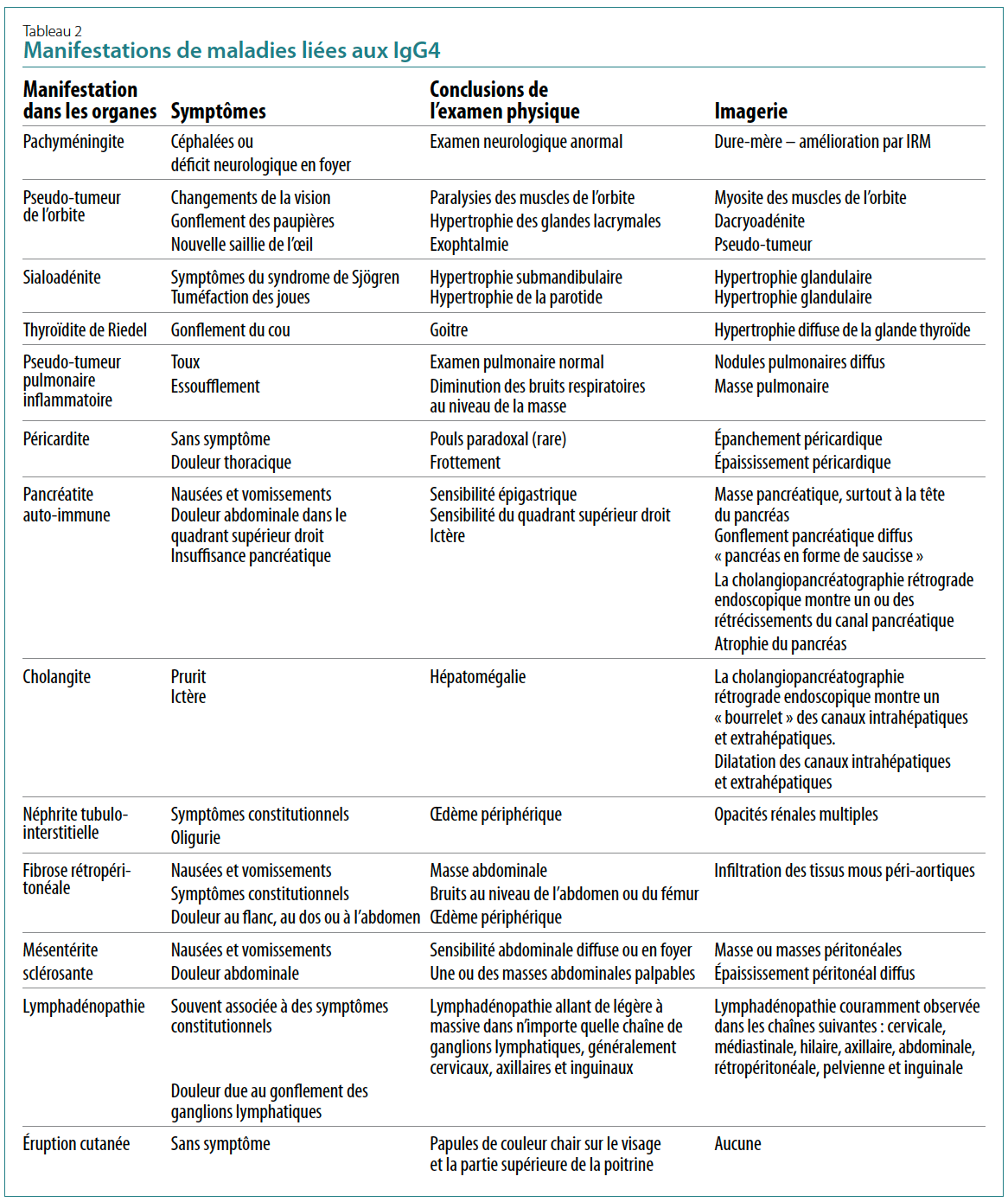
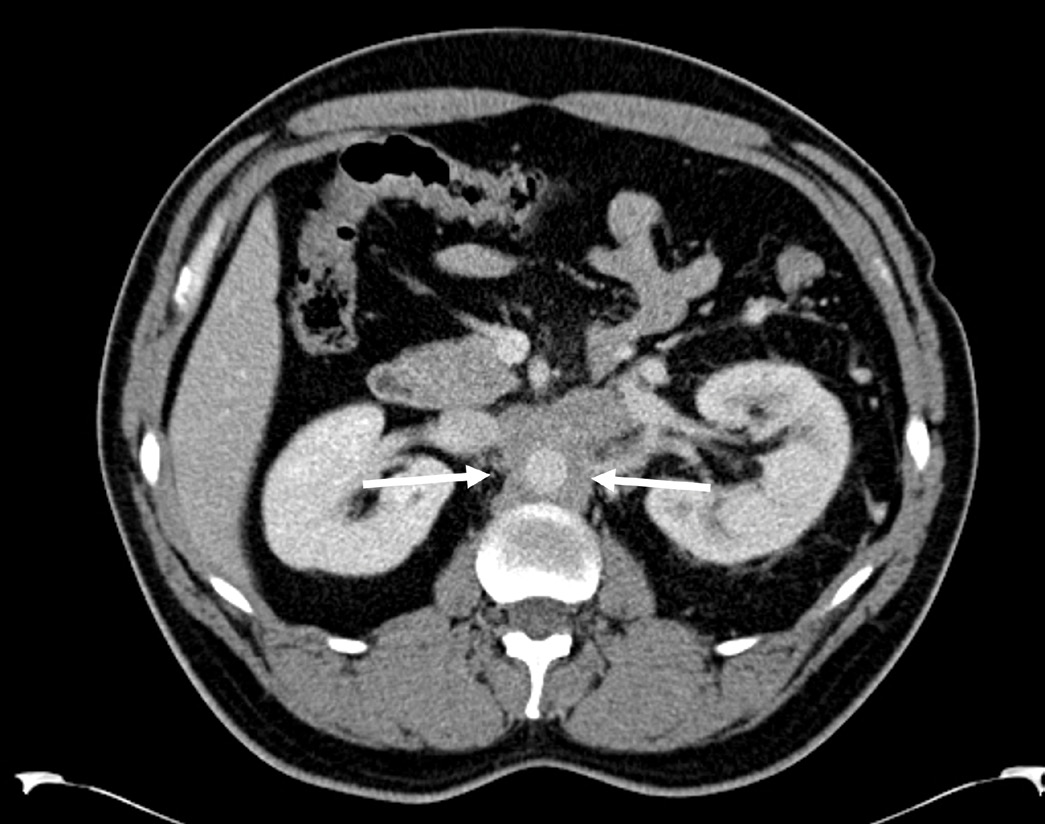
Figure 1. Tomodensitométrie axiale avec contraste montrant
un épaississement maximal de 2,5 cm des tissus mous
entourant l’aorte, indiqué entre deux flèches blanches
Quel est le mode de prise en charge approprié pour
une fibrose rétropéritonéale liée aux IgG4?
Un traitement adéquat des maladies liées aux IgG4 est en cours
d’élaboration. Le traitement est en grande partie fondé sur la
prednisone12. Les autres options, pour une maladie liée aux
IgG4, comprennent notamment les antirhumatismaux à action
lente, dont le plus populaire est le mycophénolate13,14. Le rituximab
s’est révélé efficace pour la maladie liée aux IgG4 comme
pour la fibrose rétropéritonéale idiopathique15,16,17. Des études
en cours portent sur de nouveaux agents destinés particulièrement
à la maladie liée aux IgG4.
Le patient index était réfractaire autant à la prednisone qu’au
mycophénolate. On a commencé un traitement par rituximab,
mais le suivi du patient a été interrompu après une seule série.
Vandana Ahluwalia, M.D., FRCPC
Rhumatologue
Système de santé William Osler
Brampton (Ontario)
Luke Chen, M.D., FRCPC, M.M. Éd.
Professeur agrégé de clinique en hématologie,
Université de la Colombie-Britannique
Vancouver (Colombie-Britannique)
Mollie Carruthers, M.D., FRCPC
Rhumatologue et chercheuse clinique
Arthritis Research Canada
Vancouver (Colombie-Britannique)
Références :
1. Ormond JK. Bilateral ureteral obstruction due to envelopment and compression by an inflammatory
retroperitoneal process. J Urol. 1948; 59(6):1072-9.
2. Van Bommel EF, Jansen I, Hendriksz TR, et coll. Idiopathic retroperitoneal fibrosis: prospective
evaluation of incidence and clinicoradiologic presentation. Medicine. 2009; 88(4):193-201.
3. Vaglio A, Salvarani C, Buzio C. Retroperitoneal fibrosis. Lancet. 2006; 367(9506):241-51.
4. Scheel PJ Jr, Feeley N. Retroperitoneal fibrosis: the clinical, laboratory, and radiographic presentation.
Medicine. 2009; 88(4):202-7.
5. Khosroshahi A, Carruthers MN, Stone JH, et coll. Rethinking Ormond's disease: "idiopathic" retroperitoneal
fibrosis in the era of IgG4-related disease. Medicine (Baltimore). 2013; 92(2):82-91.
6. Rossi GM, Rocco R, Accorsi Buttini E, et coll. Idiopathic retroperitoneal fibrosis and its overlap with
IgG4-related disease. Intern Emerg Med. 2017; 12(3):287-99.
7. Wan N, Jiao Y. Non-Hodgkin lymphoma mimics retroperitoneal fibrosis. BMJ Case Rep. 2013.
8. Izzedine H, Servais A, Launay-Vacher V, et coll. Retroperitoneal fibrosis due to Wegener's granulomatosis:
a misdiagnosis as tuberculosis. Am J Med. 2020; 113(2):164-6.
9. Carruthers MN, Khosroshahi A, Augustin T, et coll. The diagnostic utility of serum IgG4 concentrations
in IgG4-related disease. Ann Rheum Dis. 2015; 74(1):14-8.
10. Wallace ZS, Naden RP, Chari S, et coll; Members of the ACR/EULAR IgG4-RD Classification Criteria
Working Group. The 2019 American College of Rheumatology/European League Against Rheumatism
classification criteria for IgG4-related disease. Ann Rheum Dis. 2020; 79(1):77-87.
11. Chen LYC, Mattman A, Seidman MA, et coll. IgG4-related disease: what a hematologist needs to
know. Haematologica. 2019; 104(3):444-455.
12. Masaki Y, Matsui S, Saeki T, et coll. A multicenter phase II prospective clinical trial of glucocorticoid
for patients with untreated IgG4-related disease. Mod Rheumatol. 2017; 27(5):849-854.
13. Khosroshahi A, Wallace ZS, Crowe JL, et coll. Second International Symposium on IgG4-Related
Disease. International Consensus Guidance Statement on the Management and Treatment of
IgG4-Related Disease. Arthritis Rheumatol. 2015; 67(7):1688-99.
14. Yunyun F, Yu P, Panpan Z, et coll. Efficacy and safety of low dose mycophenolate mofetil treatment
for immunoglobulin G4-related disease: a randomized clinical trial. Rheumatology (Oxford). 2019;
58(1):52-60.
15. Carruthers MN, Topazian MD, Khosroshahi A, et coll. Rituximab for IgG4-related disease: a prospective,
open-label trial. Ann Rheum Dis. 2015; 74(6):1171-7.
16. Boyeva V, Alabsi H, Seidman MA, et coll. Use of rituximab in idiopathic retroperitoneal fibrosis. BMC
Rheumatol. 2020; 4:40.
17. Wallwork R, Wallace Z, Perugino C, et coll. Rituximab for idiopathic and IgG4-related retroperitoneal
fibrosis. Medicine (Baltimore). 2018; 97(42):e12631.
|
