Automne 2022 (Volume 32, numéro 3)
Still’s Got That Fever : la maladie de Still
de l’adulte se manifestant par une fièvre
d’origine inconnue
Par Ming K. Li, B.H. Sc., Calandra Li, M. Sc.,
Anas Makhzoum, M.D. et Rohan Philip, M.D.
Télécharger la version PDF
Résumé :Still’s Got That Fever est un rapport de cas d’une patiente dans la soixantaine, qui s’est présentée alors qu’elle souffrait
depuis deux semaines de fièvres, d’arthralgies diffuses et d’éruptions cutanées de couleur saumon. Compte tenu de la rareté
de cette maladie, il a fallu attendre près d’une semaine après son admission pour que le diagnostic de la maladie de Still de
l’adulte (MSA) soit posé comme cause de sa fièvre d’origine inconnue. Ce cas souligne l’importance des critères de Yamaguchi,
qui demeurent la norme pour poser le diagnostic, un diagnostic clinique. Notre patiente a subi des examens approfondis pour
exclure d’autres causes infectieuses, malignes et auto-immunes. En outre, le syndrome d’activation des macrophages (SAM) est
une complication potentiellement mortelle de la MSA que les cliniciens doivent connaître. L’examen de référence pour exclure
le SAM est la biopsie de la moelle osseuse, qui révèlerait une hémophagocytose. Notre patiente ne présentait pas de SAM; elle
a été traitée par des stéroïdes et a montré une réponse clinique immédiate. Nous proposons d’autres options pour le traitement
de la MSA en fonction de la gravité de la maladie, notamment le méthotrexate et les agents biologiques.
Points clés :
-
La MSA est une maladie inflammatoire rare, dont le diagnostic est établi sur des bases cliniques, qui se manifeste par des
symptômes comprenant de fortes fièvres, des arthralgies et une éruption maculopapulaire.
- Les investigations doivent inclure un bilan infectieux et inflammatoire, qui montre généralement une élévation de la VSHa,
de la PCRb et de la ferritine, mais des hémocultures, des taux d’ANAc et un FRd négatifs.
- Le SAM est une importante complication potentiellement mortelle rarement associée à la MSA. Il se présente
également avec de fortes fièvres, une ferritinémie élevée et des résultats anormaux aux épreuves d’enzymes
hépatiques, mais il peut évoluer vers des cytopénies profondes et un dysfonctionnement hépatique. Une biopsie de la
moelle osseuse est le meilleur moyen d’exclure le SAM.
- Les stéroïdes sont le pilier du traitement dans les cas modérés de la maladie (habituellement 0,5 à 1 mg/kg/jour). Cependant,
les stéroïdes pulsés, le méthotrexate et les biothérapies peuvent être envisagés dans les cas plus sévères ou résistants.
|
Présentation du cas :
|
Une femme de 64 ans, par ailleurs en bonne santé, s’est présentée alors qu’elle souffrait depuis deux semaines de fièvres
récurrentes (température maximale de 40,0 °C), de frissons, d’otalgie bilatérale, de maux de gorge, d’éruption cutanée
généralisée, d’arthralgies et de myalgies migratoires, et de diarrhée non sanglante. Son examen à l’admission a révélé
une fièvre (38,8 °C), des ganglions cervicaux antérieurs mobiles et sensibles de 0,5 cm, et des plaques d’éruptions
prurigineuses sur le tronc antérieur, ainsi que sur les deux cuisses et les deux bras. Avec le temps, ses douleurs d’oreille
et son mal de gorge se sont résorbés, mais elle a continué à avoir des fièvres quotidiennes à résolution spontanée et des
arthralgies, et elle a commencé à manifester une éruption cutanée de couleur saumon.
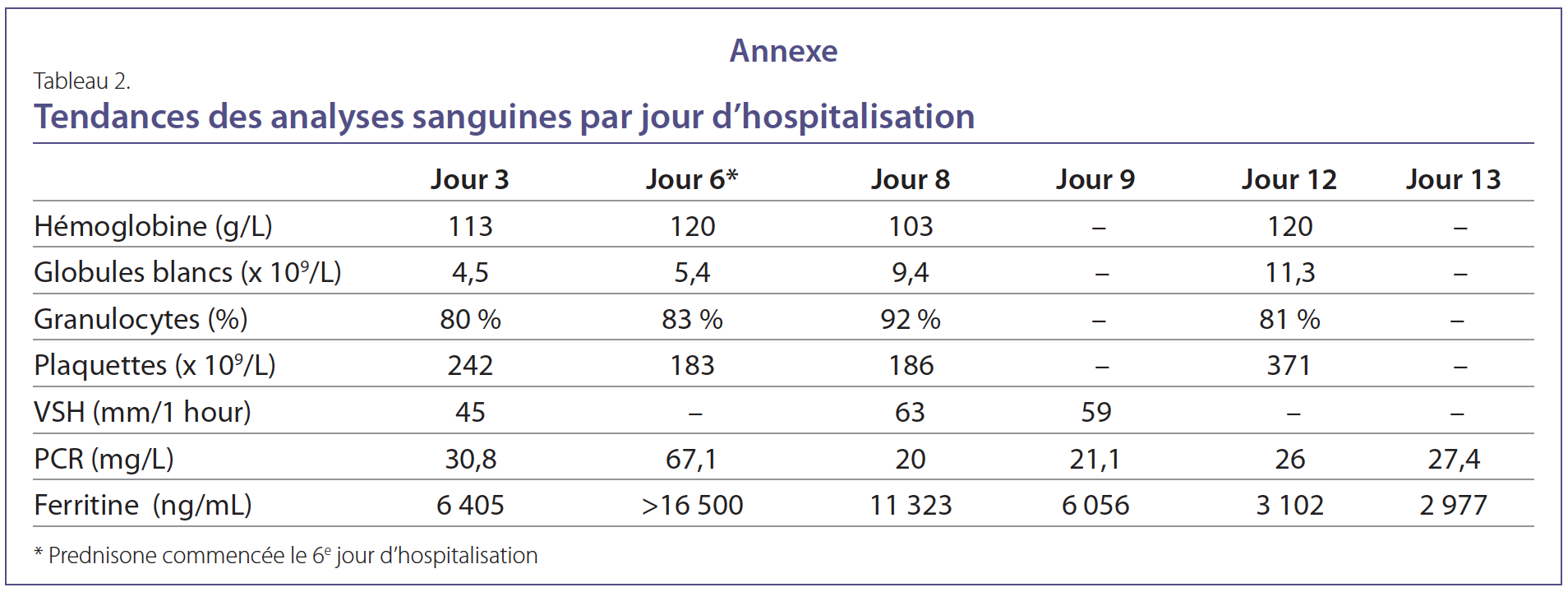
Ses examens ont révélé une élévation de la ferritine, de la VSH et de la PCR le cinquième jour de son hospitalisation, ainsi
que des signes d’arthrite inflammatoire aux poignets, aux coudes et aux genoux. Son bilan infectieux, y compris les pancultures
et la TDMe, n’a révélé aucune source d’infection, et ses épreuves des marqueurs rhumatologiques (ANA, ENAf,
ANCAg, facteur rhumatoïde, anti-CCPh, étude du complément) étaient toutes normales. La biopsie de la moelle osseuse
était normale. D’un point de vue clinique, on lui a diagnostiqué une maladie de Still et instauré un traitement par la prednisone,
ce qui a entraîné une amélioration de ses symptômes et des marqueurs inflammatoires. Elle est sortie de l’hôpital
dans un état stable sous prednisone avec un suivi rhumatologique ambulatoire. Lors de son suivi à huit semaines,
ses symptômes étaient encore bien maîtrisés et le méthotrexate a été ajouté comme agent d’épargne stéroïdienne. |
Manifestations cliniques
Les patients atteints de la MSA présentent une multitude de
symptômes, les plus courants étant des arthralgies/arthrites
sévères, des fièvres et des éruptions subaiguës1. C’est une maladie
rare dont l’incidence est de
1/625 0002. Dans environ 70 %
des cas, comme dans le cas de notre patiente, les patients présentent
un mal de gorge prodromique avant la manifestation des
symptômes de MSA3. Il existe une distribution bimodale de l’âge
(maximas entre 15 et 25 et entre 36 et 46), bien que notre patiente
ait été asymptomatique jusqu’à la soixantaine, ce qui est
une présentation tardive par rapport aux âges typiques d’apparition
de la maladie1.
Les fièvres qui accompagnent la MSA sont généralement
quotidiennes,
> 39 °C, et se résolvent spontanément dans les
2 à 4 heures4. Une minorité de patients (< 20 %) ont des fièvres
deux fois par jour avec une deuxième poussée de fièvre dans la
journée4. Les patients ont tendance à se sentir très mal pendant
ces poussées de fièvre. Compte tenu de ces fièvres, de nombreux
patients subissent un bilan d’épreuves à la recherche de causes
infectieuses, qui de révèle négatif, et ne répondent pas aux antibiotiques.
L’atteinte articulaire chez les patients atteints de MSA peut
commencer par une ou quelques articulations, puis évolue le
plus souvent pour devenir polyarticulaire, touchant à la fois les
petites et les grandes articulations5. L’arthrocentèse révèle généralement
une arthrite inflammatoire. Notre patiente présentait
des arthralgies bilatérales du genou, du poignet et du coude.
Nous n’avons pas procédé à l’arthrocentèse étant donné l’amélioration
de son état sous stéroïdes et notre niveau de certitude
diagnostique.
Les éruptions cutanées sont très fréquentes chez les personnes
atteintes de MSA. Elles sont décrites de manière caractéristique
comme des éruptions non prurigineuses de couleur saumon
généralement présentes sur le tronc, les bras ou les jambes5.
Chez certains patients, cette éruption ne se manifeste que pendant
les fièvres4. Notre patiente présentait effectivement une
éruption de couleur saumon, mais elle était assez prurigineuse,
nécessitant des lotions topiques puissantes, et persistait pendant
les périodes afébriles.
Diagnostic
La MSA est avant tout un diagnostic clinique, et un diagnostic
différentiel exhaustif doit toujours être envisagé, étant donné la
multitude de symptômes non spécifiques. Il n’existe pas d’examen
permettant de confirmer qu’il s’agit bien de la MSA, mais la présentation
clinique et les résultats de laboratoire doivent être utilisés
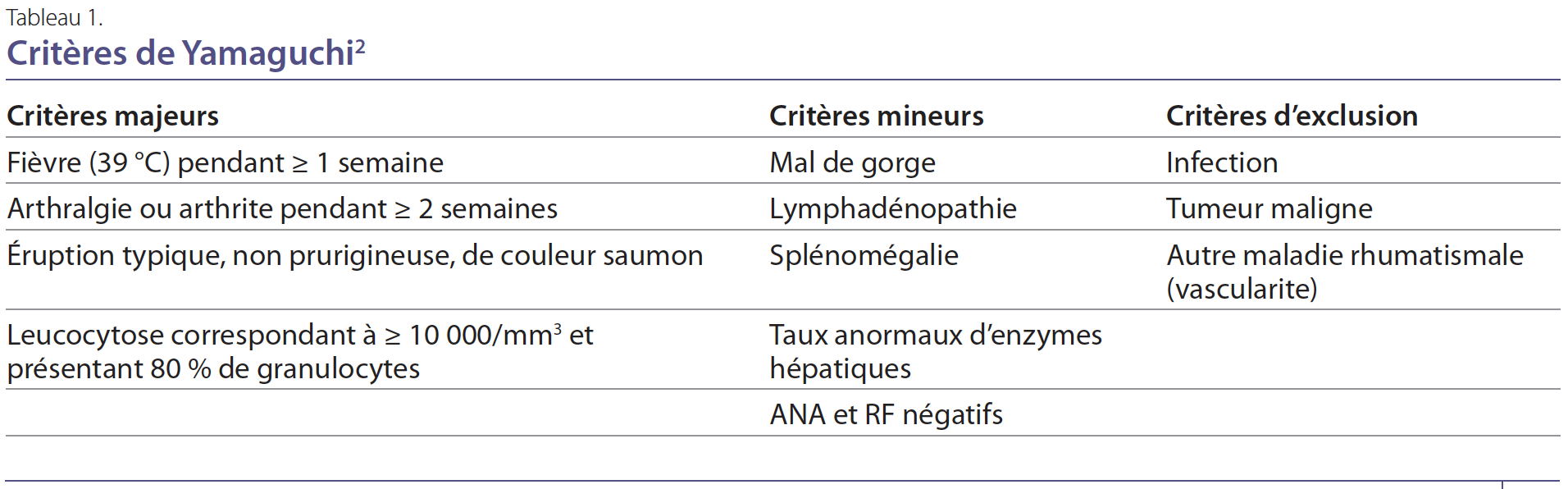
conjointement pour poser le diagnostic. Il s’agit généralement d’un diagnostic d’exclusion. Les critères de Yamaguchi, décrits
pour la première fois en 1992, ont une sensibilité de 96,2 % et une
spécificité de 92,1 %2. Un diagnostic de MSA requiert ≥ 5 critères
(≥ 2 critères majeurs) et l’absence de critères d’exclusion. Les critères
sont présentés au Tableau 1, les critères majeurs comprenant
une fièvre ≥ 1 semaine, des arthralgies ≥ 2 semaines, une éruption
cutanée non prurigineuse caractéristique et une leucocytose
correspondant à ≥ 10 000/mm3(2). Notre patiente répondait à
3 critères majeurs et 3 critères mineurs.
En cas de suspicion d’une MSA, les examens importants sont
les suivants : FSCi, enzymes hépatiques, VSH, PCR, ferritine, ANA
et FR4. Un bilan infectieux comprenant des pancultures doit être
réalisé pour exclure les maladies infectieuses. Comme le montre
le cas de notre patiente, les patients présentent généralement
une numération leucocytaire, une ferritinémie, une VSH et des
taux de PCR élevés, mais des résultats négatifs aux épreuves
d’ANA et de FR. Il n’y avait aucun signe clinique d’une autre maladie
rhumatologique. Enfin, sa TDM intégrale n’a montré aucun
signe d’affection maligne. Elle ne répondait donc à aucun des
critères d’exclusion.
La MSA n’est généralement pas une maladie qui met la vie
des patients en danger. Cependant, le SAM est une complication
rare potentiellement mortelle et dont les médecins doivent être
conscients. Ces patients présentent une forte fièvre, une ferritinémie
élevée et des résultats anormaux aux épreuves d’enzymes
hépatiques. De plus, leur état peut se détériorer rapidement. Une
biopsie de la moelle osseuse montrerait une hémophagocytose,
et devrait être fortement envisagée pour exclure cette complication
potentiellement mortelle4. La biopsie de notre patiente était
normale.
Traitement
Étant donné que la MSA est assez rare, le traitement est extrapolé
à partir d’autres affections auto-immunes telles que la
polyarthrite rhumatoïde (PR) et le lupus érythémateux disséminé
(LED). La prise en charge de la MSA dépend de la gravité de la
maladie, les stéroïdes constituant le pilier du traitement6.
Comme il n’existe pas d’outil de pronostic bien validé pour la
MSA, les objectifs du traitement visent à maîtriser les signes inflammatoires,
les symptômes et les indices de laboratoire4. Une
maladie légère à modérée, définie par des symptômes non invalidants,
peut être traitée initialement par des AINSj et des glucocorticoïdes.
Selon la gravité de la maladie et l’évaluation individuelle
du patient, les doses initiales de glucocorticoïdes, comme la prednisone,
peuvent aller de 0,5 mg/kg/jour à 1 mg/kg/jour.
La maladie modérée à sévère, caractérisée par des symptômes
débilitants persistants, peut nécessiter l’ajout d’un agent biologique, comme l’anakinra, ou d’autres inhibiteurs de l’interleukine-1. L’anakinra a montré son efficacité en monothérapie
en début de maladie et pour prévenir l’arthrite chronique et l’inflammation
par la suite7. À ce stade, un traitement d’association
avec des glucocorticoïdes peut être nécessaire pour maîtriser
les symptômes. En outre, les ARMMk, tels que le méthotrexate,
peuvent être instaurés lorsque les symptômes persistent plus de
deux semaines, ou en tant qu’adjuvants à long terme de la corticothérapie
dégressive. Le méthotrexate peut être utilisé pendant
3 à 6 mois après l’arrêt des stéroïdes.
Conclusion
Compte tenu de sa rareté et de ses symptômes non spécifiques,
la MSA est une maladie inflammatoire systémique qui peut être
difficile à diagnostiquer et à traiter. Ses caractéristiques (poussées
de fièvre, arthrite, éruption cutanée et ferritinémie élevée)
peuvent échapper aux cliniciens. Ce rapport souligne l’importance
de reconnaître la MSA afin d’instaurer un traitement précoce,
et la nécessité de poursuivre les recherches pour optimiser
les options thérapeutiques.
Remerciements : Les auteurs tiennent à remercier la Dre Melissa
Sergi, le Dr Gregory Gaisano et le Dr Vlad Dragan pour leur participation
au sein de l’équipe médicale. Nous tenons à remercier
notre patiente pour avoir donné son consentement à faire l’objet
de ce rapport de cas clinique.
Ming K. Li, B.H. Sc.
Faculté de médecine Temerty, Université de Toronto, Toronto (Ontario)
Calandra Li, B. Sc.
Faculté de médecine Temerty, Université de Toronto, Toronto (Ontario)
Anas Makhzoum, M.D.
Division de rhumatologie, Trillium Health Partners,
Mississauga (Ontario)
Rohan Philip, M.D.
Médecine interne générale, Hôpital général de Toronto,
Université de Toronto
Toronto (Ontario)
Glossaire :
a. VSH : vitesse de sédimentation des hématies
b. PCR : protéine C réactive
c. ANA : anticorps antinucléaires
d. FR : facteur rhumatoïde
e. TDM : tomodensitométrie
f. ENA : antigène nucléaire soluble
g. ANCA : anticorps antineutrophiles cytoplasmiques
h. anti-CCP : anticorps antipeptides cycliques citrullinés
i. FSC : formule sanguine complète
j. AINS : anti-inflammatoires non stéroïdiens
k. ARMM : médicaments antirhumatismaux modificateurs de la maladie
Références :
1. Yamaguchi M, Ohta A, Tsunematsu T, et coll. Preliminary criteria for classification of adult Still's
disease. J Rheumatol. 1992 Mar 1; 19(3):424-30.
2. Magadur-Joly G, Billaud E, Barrier JH, Epidemiology of adult Still's disease: estimate of the incidence
by a retrospective study in west France. Ann Rheum Dis. 1995 Jul; 54(7):587-90.
3. Gerfaud-Valentin M, Jamilloux Y, Iwaz J, et coll. Adult-onset Still's disease. Autoimmunity reviews.
2014 Jul 1; 13(7):708-22.
4. Giacomelli R, Ruscitti P, Shoenfeld Y. A comprehensive review on adult onset Still's disease.
J Autoimmun. 2018 Sep; 93:24-36.
5. Kadavath S, Efthimiou P. Adult-onset Still's disease—pathogenesis, clinical manifestations, and
new treatment options. Ann Med. 2015 Feb; 47(1):6-14.
6. Pouchot J, Sampalis JS, Beaudet F, et coll. Adult Still's disease: manifestations, disease course, and
outcome in 62 patients. Medicine (Baltimore). 1991 Mar; 70(2):118-36.
7. Franchini S, Dagna L, Salvo F, et coll. Efficacy of traditional and biologic agents in different clinical
phenotypes of adult-onset still's disease. Arthritis Rheum. 2010 Aug; 62(8):2530-5.
|
