Automne 2014 (volume 24, numéro 3)
Analyse des interventions en
rhumatologie par des infirmières en contexte de pratique de consultation externe
par Muxin Sun, M.D., Shahin Jamal, M.D., FRCPC, M.Sc., et Jason Kur, M.D., FRCPC
Télécharger le PDF
Objectifs : Décrire les caractéristiques des patients recommandés pour des évaluations par des infirmières dans des cabinets de rhumatologues et les types d’interventions effectués.
Méthodologie : Les dossiers électroniques de patients vus par une infirmière en rhumatologie de janvier à mars 2012 dans trois cabinets de rhumatologues situés à Vancouver ont été examinés.
Résultats : Des données ont été extraites pour 300 patients. Les recommandations étaient le plus souvent pour des cas de polyarthrite rhumatoïde (PR), suivi de la maladie des tissus conjonctifs, la spondylarthrite ankylosante (SA), l’arthrite psoriasique (APs) et autres diagnostics. En tout, 895 interventions ont été effectuées. Des services de conseil sur la maladie rhumatismale et les antirhumatismaux modifiant l'évolution de la maladie (ARMM) et d’éducation générale ont été dispensés à 277 patients. Du méthotrexate (MTX) et des agents biologiques sous-cutanés ont été administrés ou expliqués à 81 patients. Un test cutané de dépistage de la tuberculose a été fait sur 11 patients et des vaccins contre la tuberculose ont été administrés à 127 patients.
Conclusion : L’éducation a été le service le plus souvent offert aux patients recommandés pour une évaluation par une infirmière, de même que la vaccination et les tests de dépistage de la tuberculose. Les infirmières en rhumatologie fournissent des services importants dans la prise en charge des patients atteints de maladies rhumatismales.
Introduction
Les maladies rhumatismales entravent de nombreux aspects de la vie des patients, les rendant très dépendants du système des soins de santé1. La prise en charge des maladies rhumatismales chroniques exige maintenant un effort multidisciplinaire avec une gamme de fournisseurs de soins de santé et des stratégies de traitement complexes2-7. La plupart auront besoin, pour la durée de leur vie, de plans de prise en charge visant à amener une rémission, réprimer l’activité de la maladie et développer des stratégies d’adaptation1,8. Avec l’avènement des agents biologiques intraveineux (I.V.) et sous-cutanés (S.C.), les patients atteints de maladie rhumatismale ont vu de grandes améliorations du contrôle de leur maladie9,10. Les modèles de soins de santé doivent être adaptés pour enseigner l’administration adéquate et sûre de ces nouveaux traitements à une population étendue, incluant les personnes âgées et les personnes à mobilité articulaire réduite.
Aux États-Unis et en Europe, les soins infirmiers sont complètement intégrés aux services des cliniques de rhumatologie11. Un tel modèle peut augmenter l’efficacité des cliniques de rhumatologie, écourtant les longues périodes d’attente dues au manque de rhumatologues et améliorant les soins aux patients2,12. Ceci est particulièrement pertinent dans la mesure où la prise en charge actuelle des maladies inflammatoires insiste sur l’importance d’un accès rapide à des soins spécialisés pour recevoir un traitement précoce ciblé avant l’apparition de lésions articulaires13.
Les soins infirmiers ont été associés à des répercussions positives à long terme dans de multiples contextes psychosociaux liés à la maladie, notamment la dépression, la douleur et la fatigue qui sont observées chez de nombreux patients atteints de PR2,8,11,14-17. Une plus grande satisfaction à l’égard des soins reçus se traduit par une meilleure observance du traitement, une plus grande capacité fonctionnelle et une hausse du bien-être chez les patients aux prises avec des mala-dies chroniques18,19. De plus, la présence d’une infirmière pour fournir activement de l’éducation et du soutien aux patients pourrait contribuer à éviter les consultations superflues avec le médecin généraliste11. Bon nombre des services offerts par les infirmières formées en rhumatologie sont des interventions recommandées par l’American College of Rheumatology (ACR), la British Society for Rheumatology (BSR), et l’European League Against Rheumatism (EULAR) dans la prise en charge des maladies rhumatismales13,20,21. Cela inclut notamment les vaccins, la surveillance des effets secondaires des médicaments et le dépistage de la tuberculose. De même, les lignes directrices de la BSR et de l’EULAR pour le traitement de la PR insistent sur l’importance et les bienfaits du soutien d’une infirmière en rhumatologie4,21. Dans l’ensemble, la meilleure issue possible pour les patients est obtenue lorsque les médecins et les infirmières combinent leurs compétences, utilisant leur expertise de façon appropriée et rapide14.
À l’heure actuelle, le soutien infirmier est bien établi dans plusieurs domaines, notamment le diabète, l’insuffisance cardiaque et les soins psychiatriques. La présente étude se penchera sur la portée des interventions et des services d’éducation assurés par des infirmières en contexte de con-sultation externe en rhumatologie à la suite de l’octroi de subventions pour l’accès à ce service ajouté.
Matériel et méthodologie
Les patients ont été identifiés par l’utilisation d’un nouveau code de facturation indiquant qu’ils avaient été vus par le médecin et une infirmière en rhumatologie. Les dossiers électroniques de tous les patients qui avaient une visite identifiée par le code « 31060 » entre le 1er janvier 2012 et le 31 mars 2012 dans trois cliniques de consultations externes en rhumatologie situées à Vancouver ont été examinés. Les patients étaient d’abord examinés par le rhumatologue et, si jugé approprié, étaient ensuite acheminés vers l’infirmière de la clinique pour leurs besoins en soins multidisciplinaires. Les interventions effectuées par l’infirmière étaient enregistrées dans le dossier médical électronique (DME). Chacune des trois cliniques disposait d’une infirmière par rhumatologue. Ces infirmières autorisées ont reçu une formation complémentaire en rhumatologie par le biais de cours locaux et nationaux ainsi que des stages d’observation en rhumatologie. Les objectifs de leur formation étaient fondés sur les compétences des professionnels en soins infirmiers stipulées par l’ACR.
Les critères d’inclusion pour le code 31060 sont : le patient doit être vu par un rhumatologue; le code ne peut être utilisé que pour la prise en charge continue d’affections complexes de l’appareil locomoteur où la complexité de l’état nécessite une prise en charge continue par un rhumatologue, et non pas pour les troubles rhumatologiques simples; le patient doit être vu par une infirmière autorisée; et le code ne peut être utilisé qu’une fois par patient tous les six mois.
Les données recueillies sur le patient comprennent la date de la visite, le sexe, l’âge et le diagnostic rhumatologique. La durée de la maladie et les paramètres d’activité, les comorbidités et la médication n’ont pas été inclus. Le diagnostic rhumatologique était identifié selon le code de la Classification internationale des maladies (CIM-9).
Les données ont été extraites par l’infirmière individuelle de chaque bureau dans le cadre d’une revue rétrospective des dossiers. Chaque intervention a été enregistrée en fonction de la documentation disponible dans le DME. La collecte des données n’a pas été corroborée par un second extracteur. Les interventions infirmières pour chaque visite de patient ont été classées et enregistrées sous forme de variables dichotomiques (fait/pas fait). Il n’y avait aucune limite au nombre d’intervention possible par visite. Les interventions effectuées jusqu’à deux semaines avant ou après la rencontre avec l’infirmière pouvaient être incluses (p. ex., la lecture des résultats au test cutané de dépistage de la tuberculose).
Les interventions infirmières incluaient :
1. éducation à propos du traitement biologique I.V. pour une première administration;
2. administration d’un agent biologique I.V.;
3. éducation à propos du traitement biologique S.C. pour une première administration;
4. administration d’un agent biologique S.C.;
5. enseignement au patient pour l’auto-administration de MTX S.C. pour une première administration;
6. administration de MTX S.C.;
7. éducation à propos de la maladie rhumatismale;
8. éducation générale à propos du changement de style de vie, de la nutrition, des stratégies de perte de poids, du contrôle de la douleur, de l’hygiène dentaire, de la planification de la famille et de la protection des articulations;
9. conseils à l’égard des ARMM, incluant l’hydroxychloroquine, le MTX oral, la sulfasalazine, le léflunomide, l’azathioprine et le mofétilmycophénolate;
10. administration et lecture du test cutané de dépistage de la tuberculose;
11. conseils généraux à propos de la vaccination ou administration de vaccins contre l’influenza et l’infection à pneumocoque;
12. autres interventions : un champ ouvert pour les services infirmiers additionnels qui ne sont pas inclus dans la liste ci-dessus.
Des statistiques descriptives ont été utilisées pour calculer la fréquence de chaque intervention individuelle et les différentes combinaisons d’interventions effectuées.
Résultats
Des données ont été recueillies pour 300 patients traités dans les trois cabinets de rhumatologues consultants. Les données démographiques sont résumées dans le Tableau 1. Le rapport femmes-hommes était d’environ 3 pour 1. La majorité des patients étaient âgés de 50 à 70 ans, mais le plus jeune patient évalué par une infirmière était âgé de 21 ans et le plus vieux était âgé de 88 ans.
Cet échantillon de patients incluait un total de 18 diagnostics différents basé sur leur code CIM-9 identifié lorsqu’ils ont été recommandés à l’infirmière. Les diagnostics rhumatologiques les plus souvent recommandés étaient la PR, suivi de la maladie des tissus conjonctifs/lupus, la SA et l’APs. Les autres diagnostics étaient moins susceptibles d’être recommandés pour une évaluation par l’infirmière (Tableau 1).
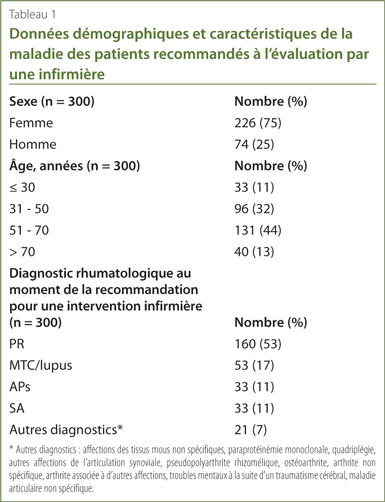
En tout, les infirmières autorisées ont effectué 895 interventions sur les 300 patients inclus. Le Tableau 2 résume le type d’intervention effectuée et le nombre de fois qu’elles ont été effectuées. Les interventions infirmières les plus fréquentes ont été l’éducation générale, les conseils à l’égard de la maladie rhumatismale et d’autres interventions. Dans la catégorie « autres interventions », différentes tâches ont été accomplies, la plus fréquente étant le suivi de la médication supervisé par le médecin effectué sur 97 patients. La deuxième plus fréquente était une revue de l’information relative aux ARMM ou aux agents biologiques pour les patients déjà en cours de traitement.
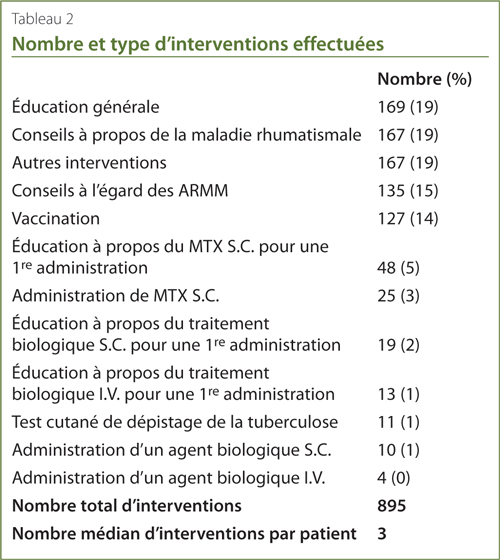
La majorité des patients ont eu droit à plus qu’une intervention par visite. La plus forte incidence était pour trois interventions (91 patients), suivies de deux interventions (78 patients), et quatre interventions (47 patients). Le plus grand nombre d’interventions relevé pour une même visite a été de 10. Le nombre médian d’interventions par patient était de trois, et cela est demeuré constant pour tous les diagnostics. La Figure 1 illustre la répartition du nombre d’interventions par patients en fonction de leur diagnostic.
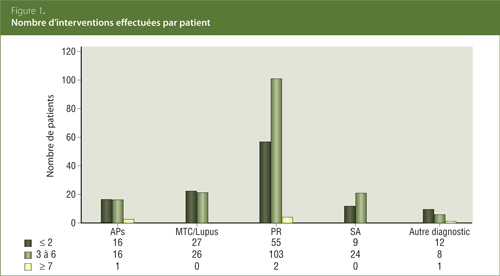
En comparant le type d’intervention en fonction du diagnostic rhumatologique (Tableau 3), on a observé une tendance de distribution semblable pour toutes les maladies. Les conseils relatifs à la maladie rhumatismale, les conseils relatifs aux ARMM et l’éducation générale ont été le plus souvent relevés. Le nombre de patients ayant reçu au moins un des services ci-dessus incluait 29 patients atteints d’APs, 51 patients atteints de maladie des tissus conjonctifs/lupus, 145 patients atteints de PR, 31 patients atteints de SA et 21 patients avec d’autres diagnostics, pour un total de 277 patients sur 300. Des services d’administration ou d’éducation à l’égard du MTX et des agents biologiques ont été reçus par 81 patients dans cette revue. Le test cutané de dépistage de la tuberculose a été effectué sur 11 patients et le vaccin a été administré à 127 des 300 patients.
Discussion
Nos données indiquent que l’éducation des patients est un aspect important des services offerts par les infirmières aux patients en rhumatologie. Cela comprend non seulement des conseils spécifiques à la maladie et de l’éducation à l’égard des médicaments, mais également une part importante d’éducation non pharmacologique (p. ex., les techniques de protection des articulations, la planification de la famille) qui est largement reconnue comme ayant une valeur thérapeutique4,5. La BSR et l’EULAR recommandent aussi d’offrir de l’éducation à tous les patients souffrant d’arthrite inflammatoire4,21. Il a été démontré que l’enseignement consacré aux patients et les consultations infirmières améliorent les comportements des patients6, augmente la compréhension à l’égard des réactions indésirables aux médicaments7,22, et donne lieu à une meilleure observance de la part des patients23. En respectant mieux le régime thérapeutique, les patients pourraient avoir un meilleur contrôle sur leur maladie, réduisant potentiellement le fardeau économique de cette maladie; de ce fait, l’éducation des patients fait partie intégrale de la prise en charge efficace des maladies rhumatismales23. Qui plus est, les patients traités par du MTX ou des agents biologiques par voie S.C. présentent une atteinte plus grave, et il a été démontré que l’éducation à un stade précoce de la maladie et une observance optimale du traitement diminue le risque d’invalidité à long terme et d’hospitalisation1,24.
D’autres interventions, y compris le suivi de la médication, ont été effectuées 167 fois, suggérant qu’il existe de nombreuses autres activités propres aux infirmières susceptibles de donner lieu à un bienfait additionnel au-delà des options présélectionnées pour cette revue. Le suivi de la médication supervisé par un médecin a été largement assuré par les infirmières, réduisant potentiellement le nombre de visites à l’urgence pour des complications liées à la médication ou des poussées actives de la maladie.
L’ACR recommande un suivi régulier de la médication pour détecter les effets indésirables, de même que des tests cutanés de dépistage de la tuberculose et les vaccins pertinents pour les patients atteints de PR13, en plus des traitements S.C. et I.V. Dans notre système de santé actuel, les patients doivent prévoir plusieurs visites pour recevoir des soins médicaux à facettes multiples (p. ex., conseils, tests diagnostiques et injections de médicaments complexes). Dans cette revue, plus de 92 % des patients (277/300) ont reçu des services d’éducation (à l’égard des maladies rhumatismales, des ARMM, des traitements non pharmacologiques ou une combinaison des trois), 11 patients ont subi un test cutané de dépistage de la tuberculose, 127 patients ont été vaccinés et 81 patients ont reçu des services d’éducation et d’administration en rapport avec les immunosuppresseurs non oraux (MTX ou agents biologiques). Ainsi, sans un accès direct à des soins infirmiers multidisciplinaires, ces patients auraient eu besoin d’un total combiné de 496 visites à d’autres fournisseurs de soins de santé comparativement aux 300 rencontres fournies avec des infirmières. C’est là une baisse de près de 40 %. Avec un seul point d’intervention au cabinet du médecin, ces services peuvent être offerts dans un même milieu, réduisant ainsi la demande sur les ressources en soins de santé de la Colombie-Britannique. Une étude antérieure a aussi reflété ces constatations, avec le nombre de visites au médecin diminuant de 35 % sur une période de suivi de 20 mois après les séances d’éducation aux patients25. Rationaliser ainsi les visites pourrait donner lieu à une réduction significative des coûts des soins de santé. Intégrer les services de soins infirmiers à la prise en charge des maladies rhumatismales peut laisser aux rhumatologues plus de temps pour se concentrer sur les cas problématiques ou les nouveaux patients, tandis que les infirmières offrent un soutien important en enseignant les techniques d’injection S.C., en effectuant les tests cutanés de dépistage de la tuberculose et en administrant les vaccins14. Des études ont démontré que le manque d’accès aux services en rhumatologie a été associé à une sous-utilisation des ARMM et une hausse de l’incidence des poussées aiguës et des hospitalisations26.
Notre étude comporte plusieurs limitations. D’abord, nous ne savons pas combien de temps l’infirmière a passé avec chaque patient. Nous estimons que, étant donné l’ampleur des besoins en éducation pour les maladies rhumatismales, un minimum de 30 minutes devrait être nécessaire avec chaque patient. Ceci pourrait toutefois être une sous-estimation puisque certains patients reçoivent de multiples interventions. Par ailleurs, le domaine des soins infirmiers en rhumatologie est relativement nouveau et les rôles infirmiers évoluent encore. Il n’existe pas de lignes directrices en matière d’éducation dictant la pratique des soins infirmiers en rhumatologie en consultation externe, de sorte que les services d’éducation offerts aux patients pourraient différer d’une infirmière à l’autre.
Nos données sur les patients ont été identifiées d’après des codes de facturation; cependant, nous n’avons pas pu obtenir de données sur les patients qui ont vu l’infirmière sans code correspondant en raison des restrictions liées à la facturation. Il est probable que d’autres patients aient été vus par l’infirmière en rhumatologie sans saisie de données sur l’intervention.
Enfin, dans la présente analyse, les données sur l’issue de la maladie n’ont pas été recueillies et la satisfaction des patients et des médecins à l’égard des interventions infirmières n’ont pas été évaluées. Il nous est impossible de quantifier spécifiquement s’il y a eu un changement concernant le recours aux services de soins de santé ou une baisse des autres visites pour des soins de santé après la mise en œuvre des services de soins infirmiers, puisque cela n’a pas été mesuré. Il serait utile de comparer les taux de non-respect du traitement et de complications entre un groupe ayant accès à une infirmière et un groupe témoin. Comme ces visites avec l’infirmière étaient des rencontres uniques, des études à plus long terme avec revue de la participation périodique d’une infirmière et l’incidence sur les issues cliniques seraient constructives.
La présente étude a démontré que des interventions infirmières très variées ont eu lieu après la mise en œuvre d’un code de soins infirmiers multidisciplinaires en rhumatologie. Ces évaluations peuvent fournir de nombreux traitements essentiels recommandés pour les patients atteints de maladies rhumatismales. Nous croyons que ces services pourraient potentiellement améliorer l’ensemble des soins aux patients, accroître l’efficacité des cliniques de rhumatologie et réduire l’incidence des visites à d’autres professionnels de la santé.
Nous tenons à remercier le Dr Kam Shojania qui, en plus des auteurs cliniques, a aussi inclu des patients dans la revue. Nous remercions également Bonnie Leung, Patricia Patrick et Sheryl Rosenhek, les infirmières autorisées en rhumatologie qui ont participé à la collecte des données. Enfin, nous remercions le Dr Kerry Wilbur, de l’Université du Qatar, pour ses conseils en matière de statistiques.
Références :
1. Kvien TK. Epidemiology and burden of illness of rheumatoid arthritis. Pharmacoeconomics 2004; 22(2 Suppl 1):1-12.
2. Ryan S, Hassell AB, Lewis M, et coll. Impact of a rheumatology expert nurse on the wellbeing of patients attending a drug monitoring clinic. J Adv Nurs 2006; 53(3):277-86.
3. Tijhuis GJ, Zwinderman AH, Hazes JM, et coll. Two-year follow-up of a randomized controlled trial of a clinical nurse specialist intervention, inpatient, and day patient team care in rheumatoid arthritis. J Adv Nurs 2003; 41(1):34-43.
4. Vliet Vlieland TP, Pattison D. Non-drug therapies in early rheumatoid arthritis. Best Pract Res Clin Rheumatol 2009; 23(1):103-16.
5. Tucker M, Kirwan JR. Does patient education in rheumatoid arthritis have therapeutic potential? Ann Rheum Dis 1991; 50 Suppl 3:422-8.
6. Brus HL, van de Laar MA, Taal E, et coll. Effects of patient education on compliance with basic treatment regimens and health in recent onset active rheumatoid arthritis. Ann Rheum Dis 1998;57(3):146-51.
7. Kirwan JR. Patient education in rheumatoid arthritis. Curr Opin Rheumatol 1990; 2(2):336-9.
8. Hill J, Thorpe R, Bird H. Outcomes for patients with RA: a rheumatology nurse practitioner clinic compared to standard outpatient care. Musculoskeletal Care 2003; 1(1):5-20.
9. Singh JA, Christensen R, Wells GA, et coll. A network meta-analysis of randomize controlled trials of biologics for rheumatoid arthritis: a Cochrane overview. CMAJ 2009; 181(11):787-96.
10. Agarwal SK. Biologic agents in rheumatoid arthritis: an update for managed care professionals. J Manag Care Pharm 2011; 17(9 Suppl B):S14-8.
11. van Eijk-Hustings Y, van Tubergen A, Boström C, et coll. EULAR recommendations for the role of the nurse in the management of chronic inflammatory arthritis. Ann Rheum Dis 2012; 71(1):13-9.
12. Kur J, Koehler B. Rheumatology demographics in British Columbia; A looming crisis. BCMJ 2011; 53(3):128-31.
13. Singh JA, Furst DE, Bharat A, et coll. 2012 update of the 2008 American college of rheumatology recommendations for the use of disease-modifying antirheumatic drugs and biologic agents in the treatment of rheumatoid arthritis. Arthritis Care Res (Hoboken) 2012; 64(5):625-39.
14. Hill J, Bird HA, Lawton C, et coll. An evaluation of the effectiveness, safety and acceptability of a nurse practitioner in a rheumatology outpatient clinic. Br J Rheumatol 1994; 33(3):283-8.
15. Repping-Wuts H, Hewlett S, van Riel P, et coll. Fatigue in patients with rheumatoid arthritis: British and Dutch nurses' knowledge, attitudes and management. J Adv Nurs 2009; 65(4):901-11.
16. Sinclair VG, Wallston KA, Dwyer KA, et coll. Effects of a cognitive-behavioral intervention for women with rheumatoid arthritis. Res Nurs Health 1998; 21(4):315-26.
17. Koksvik HS, Hagen KB, Rodevand E, et coll. Patient satisfaction with nursing consultations in a rheumatology outpatient clinic: a 21-month randomised contolled tiral in patients with inflammatory arthritides. Ann Rheum Dis 2013; 72(6):836-43.
18. Golin CE, Liu H, Hays RD, et coll. A prospective study of predictors of adherence to combination antiretroviral medication. J Gen Intern Med 2002; 17(10):756-65.
19. Kaplan SH, Greenfield S, Ware JE Jr. Assessing the effects of physician-patient interactions on the outcomes of chronic disease. Med Care 1989; 27(3 Suppl): S110-27.
20. van Assen S, Agmon-Levin N, Elkayam O, et coll. EULAR recommendations for vaccination in adult patients with autoimmune inflammatory rheumatic diseases. Ann Rheum Dis 2011; 70(3):414-22.
21. Luqmani R, Hennell S, Estrach C, et coll. The British Society For Rheumatology And British Health Professionals In Rheumatology Standards, Guidelines and Audit Working Group: British Society for Rheumatology and British Health Professionals in Rheumatology Guideline for the Management of Rheumatoid Arthritis (the first two years). Rheumatology (Oxford) 2006; 45(9):1167-9.
22. Grahame R, West J. The Role of the Rheumatology Nurse Practitioner in Primary Care: An Experiment in the Further Education of the Practice Nurse. Br J Rheumatol 1996; 35(6):581-8.
23. Hill J, Bird H, Johnson S. Effect of patient education on adherence to drug treatment for rheumatoid arthritis: a randomized controlled trial. Ann Rheum Dis 2001; 60(9):869-75.
24. Clarke AE, Zowall H, Levinton C, et coll. Direct and indirect medical costs incurred by Canadian patients with rheumatoid arthritis: a 12 year study. J Rheumatol 1997; 24(6):1051-60.
25. Lorig K, Holman HR. Long-term outcomes of an arthritis self-management study: effects of reinforcement efforts. Soc Sci Med 1989; 29(2):221-4.
26. Power JD, Perruccio AV, Desmeules M, et coll. Ambulatory physician care for musculoskeletal disorders in Canada. J Rheumatol 2006; 33(1):133-9.
Muxin Sun, M.D.
Faculté de médecine,
Université de la Colombie-Britannique
Vancouver, Colombie-Britannique
Shahin Jamal, M.D., FRCPC, M.Sc.
Professeure de clinique adjointe,
Division de rhumatologie,
Faculté de médecine,
Université de la Colombie-Britannique
Vancouver, Colombie-Britannique
Jason Kur, M.D., FRCPC
Professeur de clinique adjoint,
Division de rhumatologie,
Faculté de médecine,
Université de la Colombie-Britannique
Directeur,
Centre de santé de l'arthrite
Président de la Société des rhumatologues de la Colombie-Britannique
Vancouver, Colombie-Britannique |



